30 de Mayo Día Internacional de la Esclerosis Múltiple (EM)

«Desde el primer síntoma, el tiempo es oro»
En el año 2009 la Federación Internacional de Esclerosis Múltiple (MSIF) dio inició al primer Día Mundial de la Esclerosis Múltiple, reuniendo a la comunidad internacional para compartir experiencias y alternativas para contrarrestar esta enfermedad.
Este día busca concienciar a la población sobre la gravedad de esta enfermedad, informar sobre sus causas, consecuencias y síntomas, así como realizar campañas de apoyo para las personas diagnosticadas. Doña Águeda Barcina Valle. Enfermera. Socia ACYLEU
¿Qué es la Esclerosis Múltiple?

Es una enfermedad neurológica crónica, de causa desconocida, que afecta principalmente a la población con edades comprendidas entre los 20 y 40 años, con una mayor incidencia en mujeres, influyendo también la latitud geográfica donde habiten las personas.
Los países con mayor número de personas afectadas con Esclerosis Múltiple son: Argentina, China, Egipto, Alemania, Irak, Israel, Serbia, Sri Lanka, Tailandia y Estados Unidos.
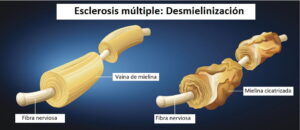
Se genera en el sistema nervioso central, afectando al cerebro y la médula espinal. Al lesionarse la mielina, que es un material graso que protege y rodea las células nerviosas, afecta la forma en que los nervios conducen los impulsos eléctricos hacia y desde el cerebro causando cicatrices en el sistema nervioso debido a la inflamación que provoca.
Las personas con esclerosis múltiple pueden sufrir síntomas muy diversos, por ello es conocida como la enfermedad de las mil caras.
Sintomatología:
- Debilidad muscular.
- Alteraciones de la vista.
- Sensación de hormigueo, picazón, pinchazos o entumecimiento.
- Problemas de memoria y pensamiento.
- Problemas de coordinación y equilibrio.
- Fatiga
La Esclerosis Múltiple no es una enfermedad mortal, sus síntomas pueden ser controlados, logrando que el proceso de afectación al cuerpo sea más lento.
Factores de Riesgo:
- Edad: Puede presentarse a cualquier edad; no obstante, su aparición suele ocurrir alrededor de los 20 y 40 años.
- Género: Las mujeres tienen de dos a tres veces más probabilidades que los hombres de presentar Esclerosis Múltiple recurrente-remitente.
- Antecedentes familiares: El riesgo aumenta si algún familiar directo como madre, padre o hermanos padecen esta enfermedad.
- Virus: La exposición a algunos virus como herpes o retrovirus.
- Raza: A diferencia de las personas de descendencia asiática, africana o indígena, las personas de raza blanca corren mayor riesgo.
- Clima: Algunos estudios mencionan que la poca exposición solar genera niveles bajos de vitamina D, por lo tanto, mayores probabilidades de desarrollar Esclerosis Múltiple. Los expertos continúan trabajando para entender la relación entre la vitamina D y la enfermedad.
Diagnóstico:
Se realiza a través de una evaluación clínica al paciente, efectuada por un médico neurólogo. Se requieren estudios de resonancia magnética, así como analizar el líquido céfalo raquídeo, extraído mediante una punción lumbar.
Cada paciente puede experimentar síntomas distintos a otros pacientes que padecen la misma enfermedad, por ello es tan difícil de diagnosticar. De hecho, el diagnóstico se hace por descarte de otras enfermedades.
 Tratamiento:
Tratamiento:
El tratamiento es integral, multidisciplinario y personalizado y puede incluir, además del uso de fármacos, terapia psicológica y de rehabilitación.
Aunque no tiene cura, la esclerosis múltiple es tratable. Tiene periodos donde se exacerba, ocurren síntomas y luego espontáneamente la gente mejora. Algunos medicamentos se usan para estos brotes y otros para reducir el riesgo de recaídas. Los fármacos disminuyen la reacción contra la mielina, controlando la respuesta inmunológica contra esa sustancia.
MAS INFORMACIÓN:
Acerca de

 El CONSEJO GENERAL DE COLEGIOS OFICIALES DE ENFERMERÍA DE ESPAÑA (CGE), ha concedido al XV CONGRESO CASTELLANO Y LEONÉS DE ENFERMERÍA UROLÓGICA los avales Científico y Profesional, algo que hace especialmente felices a los Comités Organizador y Científico, puesto que supone un reconocimiento importante para este evento y que hace que sigamos trabajando para crear una reunión que esté a la altura de lo esperado.
El CONSEJO GENERAL DE COLEGIOS OFICIALES DE ENFERMERÍA DE ESPAÑA (CGE), ha concedido al XV CONGRESO CASTELLANO Y LEONÉS DE ENFERMERÍA UROLÓGICA los avales Científico y Profesional, algo que hace especialmente felices a los Comités Organizador y Científico, puesto que supone un reconocimiento importante para este evento y que hace que sigamos trabajando para crear una reunión que esté a la altura de lo esperado.






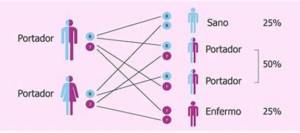
 Cada 28 de junio se celebra el Día Mundial de la Fenilcetonuria, con la finalidad de visibilizar esta enfermedad rara que tiene una prevalencia de 1 por cada 12.000 nacimientos. La creación de esta efeméride en el año 2013 fue por iniciativa de la Sociedad Europea de Fenilcetonuria, en Amberes (Bélgica). Doña Águeda Barcina. Enfermera. Socia ACYLEU
Cada 28 de junio se celebra el Día Mundial de la Fenilcetonuria, con la finalidad de visibilizar esta enfermedad rara que tiene una prevalencia de 1 por cada 12.000 nacimientos. La creación de esta efeméride en el año 2013 fue por iniciativa de la Sociedad Europea de Fenilcetonuria, en Amberes (Bélgica). Doña Águeda Barcina. Enfermera. Socia ACYLEU